Некоммерческий – значит неродственный
<
«Свои потребности закрываем, ждем детей из других регионов»
>
«Главное, чтобы человек выздоровел и жил дальше счастливо»
14.02.2025
«Свои потребности закрываем, ждем детей из других регионов»
Как в Казани за два года научились пересаживать костный мозг
Фото Алины Волковой
Первый пациент
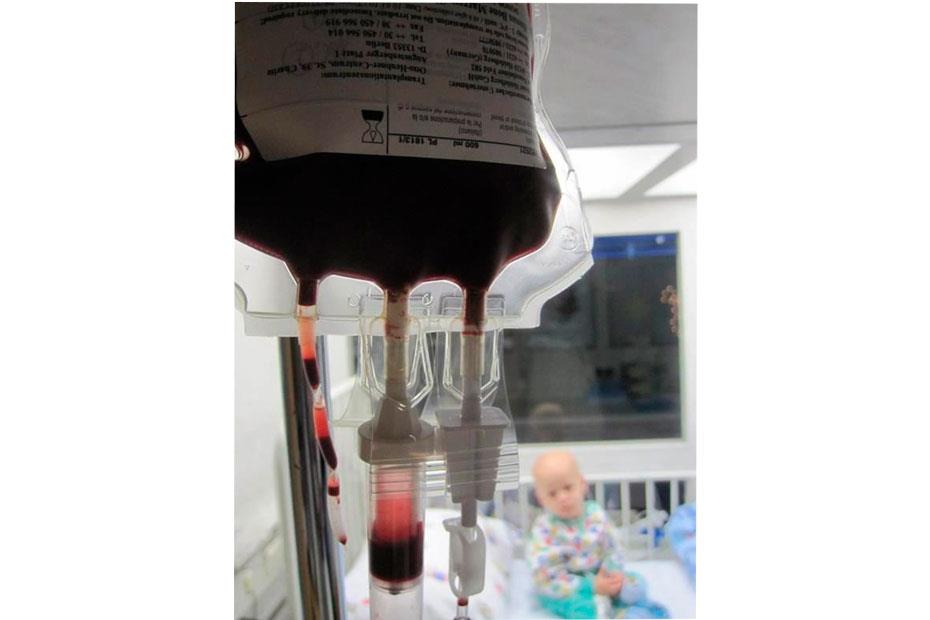
– Я приезжал в ДРКБ три года назад. В вашем отделении все было готово к работе. Герметичные боксы, в которые не проникнет никакая инфекция, аппарат для забора костного мозга... Но вы еще долго не открывались. Почему?– ТГСК это всегда долгая история. Чтобы освоить аллогенную трансплантацию, то есть работу с донорскими клетками, нужен опыт с аутотрансплантацией, пересадкой пациенту его собственных клеток. Ее тоже используют в лечении злокачественных опухолей. Смысл в том, что она позволяет проводить высокодозную химиотерапию. Химия воздействует на все быстро делящиеся клетки, не только раковые – на волосяные фолликулы, слизистые оболочки костного мозга. Слизистые еще можно репарировать, а костный мозг – нет. Поэтому перед химией мы забираем у пациента частичку его кроветворных клеток, замораживаем, а после лечения вводим обратно. Благодаря аутотрансплантации мы можем повысить выживаемость на 25–30%.
– Что нужно для аутотрансплантации, как вы к ней готовились?
– Прежде всего нужна мультидисциплинарная команда – трансфузиологи, онкологи, гематологи, биологи – и сотрудничество разных центров. Мы с 2022 года кооперируемся с Казанским (Приволжским) федеральным университетом (КФУ): там давно существует банк пуповинной крови и есть возможность криоконсервации. Мы забираем кроветворные клетки, обрабатываем и передаем в КФУ. А потом разморозка – материал привозят из КФУ, и наши врачи очищают его от консервантов. Как показали первые опыты, потери минимальны, все клетки после разморозки были живыми.
Первый пациент, ребенок с нейробластомой высокой группы риска, у нас появился осенью 2022 года, еще до открытия отделения. В ноябре мы забрали у него клетки, и потом он получал свою стандартную терапию, а мы готовились к трансплантации. Нам все время очень помогал московский Национальный медицинский исследовательский центр детской гематологии, онкологии и иммунологии имени Дмитрия Рогачева.
Трансфузиолог Елена Евгеньевна Курникова приезжала к нам на первый аферез (забор элементов крови, в данном случае – гемопоэтических клеток. – Русфонд). Трансплантацию мы сделали в марте 2023 года, вскоре после нашего официального открытия. На нее приезжала другой специалист из Рогачевки, Лариса Николаевна Шелихова. Я всегда могу к ним обратиться за советом, но сейчас делаю это уже довольно редко.
– Как прошла ваша первая трансплантация?
– На этапе именно трансплантации все было хорошо. Ребенок сохранял ремиссию несколько месяцев, но затем дал рецидив по заболеванию. На следующие линии терапии ответа уже не было, мы не смогли его спасти. Аутотрансплантация только повышает шансы на выздоровление, гарантии, к сожалению, нет никогда.
Чужие клетки
 Алина Волкова, заведующая отделением трансплантации гемопоэтических стволовых клеток Детской республиканской клинической больницы (ДРКБ) в Казани. Фото: ДРКБ
Алина Волкова, заведующая отделением трансплантации гемопоэтических стволовых клеток Детской республиканской клинической больницы (ДРКБ) в Казани. Фото: ДРКБ
– Что вы успели за два года?
– Сделали более 20 ТГСК, большинство пациентов живы. Погибли двое, считая самого первого. Оба – от прогрессии основного заболевания. А еще – в декабре 2023 года мы выполнили инфузию донорских лимфоцитов – это шаг на пути к аллогенной трансплантации.
– Вы еще ни одной аллогенной трансплантации не сделали. В чем сложность?
– Главная проблема – в иммунных реакциях на чужие кроветворные клетки. Они могут просто не прижиться, и это очень печальная ситуация. Хотя можно попробовать сделать трансплантацию еще раз, если состояние пациента позволяет. Также есть риск реакции «трансплантат против хозяина», когда костный мозг донора воспринимает своего нового хозяина как инородное тело. И велик риск инфекционных осложнений. Недаром аллогенные трансплантации проводят только в специальных отделениях для трансплантации, в то время как аутологичные можно сделать в условиях обычного онкоотделения.
– Как вы готовитесь ко всем этим сложностям?
– Мы уже берем детей на терапию перед аллогенной трансплантацией, которую будут делать в федеральном центре. Принимаем и после пересадки – сначала брали, только если прошло больше трех месяцев, сейчас берем и через месяц. В принципе мы готовы к аллогенной трансплантации. Надо только подобрать подходящего пациента, чтобы на первых порах риск осложнений был минимален.
Скорее всего, первый пациент будет не с лейкозом, а с апластической анемией – с ней легче работать, меньше неприятных нюансов. И скорее всего, будет родственный донор – брат или сестра. Совместимость с ними может быть практически 100-процентная. А вот если донором выступает мама или папа, совместимость лишь 50-процентная. Тут требуется очистка трансплантата – это клеточные технологии, для них нужно накопить опыт. Мы знаем, как это делается, но начать лучше с малого. Верим, что освоим и это в обозримом будущем. Несколько пациентов-кандидатов уже есть, только у них родственники еще не обследованы.
– 20 пересадок за два года – это как, много?
– Свои потребности в аутологичных трансплантациях мы полностью закрываем. В прошлом году ни один ребенок не уехал из нашей республики в другой регион для такой трансплантации. Ждем детей из других регионов. Можем делать больше ТГСК.
– Какая у вашего отделения, условно говоря, максимальная мощность?
– У нас семь коек – это позволяет делать 50–80 трансплантаций в год. Но мы же не используем их только для ТГСК: проводим на них терапию гематологических и онкозаболеваний.
– Сколько человек в отделении работает?
– Один доктор, один ординатор, одиннадцать медсестер и три санитарки. Ну и половинка меня, потому что я заведую также онкологическим отделением.
– А где же мультидисциплинарная команда?
– Так в ней ведь не только врачи нашего отделения. Приходят специалисты из отделения трансфузиологии, из реанимации. Есть два биолога – из КФУ и наш.
– Как вы себе представляете будущее не вашего отделения, а ТГСК как метода?
– В ближайшие годы трансплантация гемопоэтических клеток позиции точно не сдаст. Были когда-то предположения, что аутологичная трансплантация вместе с высокодозной химией уйдут со сцены, потому что их заменят новые методы таргетной и иммунной терапии. Но у всех методов терапии, в том числе инновационных, возможны недостатки – и снова возвращаемся к ТГСК.